Den psykiske og fysiske helsen til omsorgspersoner
I et helsevesen fra 2017, Peter Buerhaus, David Auerbach og Douglas Staiger diskuterte en nærmer seg utfordring i helsevesenet - virkeligheten som mange sykepleiere av Baby Boomer generasjon vil snart trekke seg, og skape mangel på erfaring blant den gjenværende RN-arbeidsstyrken.
Artikkelen fikk meg til å reflektere over den bredere tilstanden til omsorgspersoner i USA, særlig tilstanden til ikke-profesjonelle omsorgspersoner, som står overfor mange av de samme scenarier som konfronterer profesjonelle sykepleiere, men må gjøre det uten opplæring og kompetanse fra de erfarne RN-ene som snart vil forlate helsevesenet felt. Ettersom disse omsorgspersonene spiller en stadig større rolle i å ivareta helsen til vår aldrende befolkning, er her en merknad om den fysiske og psykisk helse hos omsorgspersoner, og hvordan folkehelsen best kan støtte disse individene og i forlengelsen av befolkningen de bryr seg til.
Som jeg har skrevet før, aldring av befolkningen er en av de sentrale demografiske endringene i det kommende århundre og en viktig utfordring for folkehelsen. Befolkningsreferansebyrået
prosjekter at innen 2050 vil den totale globale befolkningen av mennesker over 65 år utgjøre 16 prosent av verdens befolkning - nesten 1,5 milliarder mennesker. Dette skiftet representerer en dramatisk økning siden 1950 da personer over 65 år utgjorde bare 5 prosent av den globale befolkningen.I USA forventes antallet amerikanere 65 år og eldre til mer enn det dobbelte mellom 2016 og 2060, fra 46 millioner til mer enn 98 millioner, da andelen av aldersgruppen over 65 år stiger fra omtrent 15 prosent til omtrent 24 prosent av verdens befolkning. Aldringspopulasjoner står overfor en rekke forskjellige helseutfordringer, fra kronisk sykdom til spørsmål om mobilitet og mental helse. I økende grad arbeidet med å hjelpe disse befolkningen til å navigere i utfordringene de står overfor har blitt utført av ubetalte omsorgspersoner, det vil si familie eller venner som yter hjelp på heltid eller deltid til personer med en sykdom eller funksjonshemming på grunn av alder eller andre faktorer. Fordi omsorgspersoner ofte må balansere arbeidet sitt med andre daglige oppgaver, kan det å gi omsorg ta en toll på deres velvære.
Det er over 34 millioner ubetalte omsorgspersoner som jobber i USA som gir støtte til en voksen på 50 år eller eldre i livet som lider av en sykdom eller funksjonshemming. Åttitre prosent av disse er familiepleiere som hjelper en pårørende. Omtrent 21 prosent av de amerikanske husholdningene er vertskap for denne typen støtte, og ubetalte omsorgspersoner yter omtrent 90 prosent av langsiktig støtte.
"typisk”Omsorgsperson er 46 år gammel, kvinne, jobber utenfor hjemmet, og bruker over 20 timer per uke på å gi ubetalt omsorg til moren. Mange av de som passer på eldre individer er eldre selv; gjennomsnittsalderen av omsorgspersoner som støtter noen 65 eller eldre er 63. Ofte omsorgspersoner bor nær den personen de støtter; av de 83 prosent av omsorgspersonene som har omsorg for pårørende, 24 prosent bor med personen de pleier, 61 prosent bor opptil en time unna, og 15 prosent bor mellom en og to timer unna. Femtifem prosent av omsorgspersonene som ikke bor hos pleiemottakeren, sier at de besøker omsorgsmottakeren mer enn en gang per uke (figur 1).
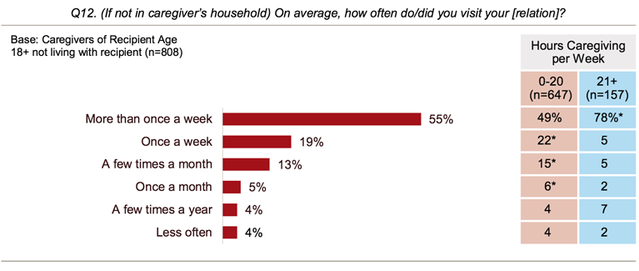
Figur 1. Hyppighet av besøk
Kilde: AARP Public Policy Institute, National Alliance for Caregiving. Omsorg i USA 2015. NAC og AARP Public Policy Institute; 2015.
De økonomiske kostnadene ved Omsorgsgivning kan være betydelig. I 2007, utgiften for lommen for personer som pleier å være 50 år eller annen, var $ 5 531. Disse kostnadene kan forverres av et tap av tid; omsorgspersoner må ofte minimere andre viktige aktiviteter for å fortsette å gi støtte.
Anslagsvis 37 prosent av de som yter omsorg for noen over 50 år i 2007 trengte å kutte ned på arbeidstiden eller til og med si opp jobben sin. Dette er spesielt viktig, som de fleste omsorgspersoner er ansatt; omtrent 60 prosent av omsorgspersoner mellom 50 og 64 år jobber enten på heltid eller deltid. Førti-ni prosent av de sysselsatte som er ansatt har sagt at de trengte å enten komme for å jobbe sent, reise tidlig eller ta seg fri som en konsekvens av å gi omsorg; 15 prosent har sagt at de trengte permisjon (figur 2).
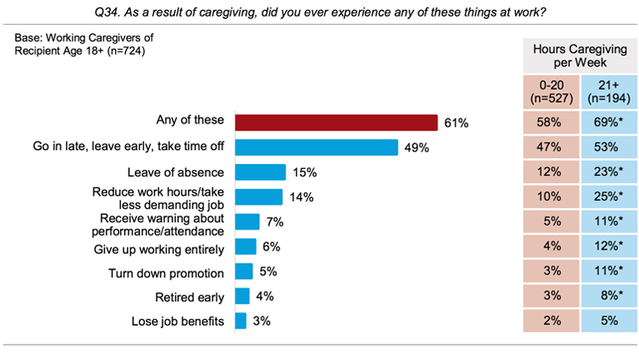
Figur 2. Arbeidseffekter på grunn av omsorg
Kilde: AARP Public Policy Institute, National Alliance for Caregiving. Omsorg i USA 2015. NAC og AARP Public Policy Institute; 2015.
Å gi regelmessig støtte til en venn eller en pårørende kan innebære en rekke ansvarsområder, som samlet sett kan skape stress og undergrave helse for omsorgspersoner. Økt forventet levealder og bedre styring av kronisk omsorgbegge positive utviklinger har likevel forlenget forpliktelsesperioden for omsorgspersoner, noe som påvirker deres livskvalitet på lang sikt. Omsorgsansvaret kan inkludere forberedelse av måltider, rengjøring, løpe ærend, hjelpe omsorgsmottakeren å kle seg og ta medisinering, planlegge avtaler, tilby transport og hjelpe til med fysisk terapi.
Intensiteten til denne arbeidsmengden avhenger i stor grad på forholdene rundt omsorgsmottakeren. Mottakers avstand fra omsorgspersonen, sykdomstypen og geografisk / kulturell kontekst spiller alle en rolle i å forme omsorgspersonens opplevelse og hennes eller hans helse. Omsorgspersoner har, for eksempel, rapporterte hopp over legeavtaler, med 57 prosent som sa at de prioriterer omsorgsmottakers behov fremfor sine egne. 50 prosent sier at de ikke har nok tid til å ta vare på seg selv, og 49 prosent sier at de ikke gjør det fordi de er for slitne. I tillegg sier 29 prosent at de opplever problemer med å håndtere emosjonell og fysisk stress.
Omsorgsarbeid kan også gi utfordringer for mental helse. Betydelig sa 49 prosent av omsorgspersonene at de ikke føler at de hadde et valg om å ta på seg sitt ansvar (figur 3).
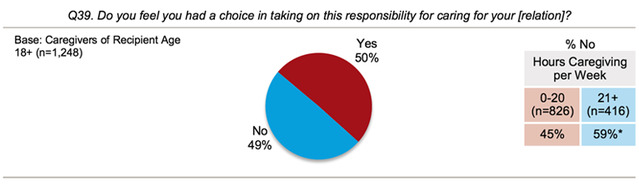
Figur 3. Valg i å ta på seg omsorgspersonens rolle
Kilde: AARP Public Policy Institute, National Alliance for Caregiving. Omsorg i USA 2015. NAC og AARP Public Policy Institute; 2015.
Gitt utfordringene ved omsorg og det at det ofte kommer som et uønsket ansvar, er det det kanskje ikke overraskende at fire av ti omsorgspersoner sier at de anser omsorgsvirksomheten sin for å være høyt stress, med 38 prosent rangering av sitt stressnivå som fire eller fem på en fem-punkts skala (figur 4).
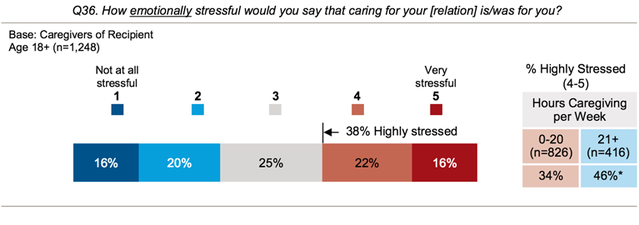
Figur 4 Følelsesmessig stress av omsorg
Kilde: AARP Public Policy Institute, National Alliance for Caregiving. Omsorg i USA 2015. NAC og AARP Public Policy Institute; 2015.
Å ta vare på noen med en kronisk eller langvarig fysisk eller psykisk helsetilstand ser ut til å være spesielt belastende for omsorgspersoner. Femti-tre prosent av omsorgspersoner som støtter noen med et psykisk helseproblem, 50 prosent støtter noen med Alzheimers sykdom eller annen form for demens, og 45 prosent av dem som støtter noen med langvarig fysisk tilstand rapporter følelse emosjonell stress. Denne stressen har blitt assosiert med det lidelsesnivået som omsorgspersonen oppfatter hos omsorgsmottakeren, med emosjonell og eksistensiell nød betydelig koblet med priser av omsorgsperson depresjon og bruken av antidepressiva medikamenter.
Det er imidlertid viktig å merke seg at omsorgspersoner også siterer de positive elementene av omsorg. Selv når opplevelsen blir stressende og intens, vil omsorgspersoner si at den gir mening, gir dem en muligheten til å lære nye ferdigheter, styrker forholdet til andre mennesker og får dem til å føle seg bra om dem selv.
Å ivareta omsorgspersoners helse betyr å investere i langsiktige, samfunnsbaserte omsorgsleveringssystemer, og teknologiske nyvinninger som telemedisin, som skifter omsorgsbyrden bort fra enkeltpersoner og mot de sosiale og økonomiske ressursene vi samlet kan gi. For ofte betyr alder og funksjonshemning isolasjon; vi må jobbe for å endre dette, slik at enkeltpersoner blir flere, ikke mindre, integrert i samfunnet når de eldes.
En folkehelsetilnærming er å forbedre hvordan vi ivaretar de med kroniske funksjonsnedsettelser i eldre alder og løfter byrden av omsorgspersonene. Dette betyr å investere i mye mer enn klinisk omsorg, utvide investeringen til å omfatte treningsprogrammer, hjemmebesøk, frivillige muligheter, og andre virkemidler. På forebyggelsesnivå kan vi gjøre en forskjell ved å takle forholdene som fører til kronisk sykdom og psykiske helseutfordringer, investerer i de grunnleggende determinantene for helse for å dempe disse forholdene gjennom hele livsløp.
Til slutt dukker omsorg ut av kjærlighet og engasjement for familien og vår intime krets av medlemmene i samfunnet, gjenspeiler de bredere sosiale båndene som binder oss alle sammen og bidrar til å skape et samfunn som er verdt å leve i. Å forbedre forholdene for omsorgspersoner betyr å utdype disse båndene og kapasiteten til lokalsamfunnene til å gi støtte til befolkninger som trenger det. Når vi gjør fremskritt på dette området ved å styrke lokalsamfunn, må vi også holde fokuset på pleierne selv og jobbe for å støtte deres fysiske og mentale velvære.
For de av oss som, som meg selv, har kjære som opptrer som omsorgspersoner eller som er omsorgspersoner selv, er dette mer enn et akademisk spørsmål; det er personlig. Når befolkningen blir eldre og behovet for omsorg vokser, står folkehelsen til å spille en nøkkelrolle i å sørge for at både omsorgspersoner og mottakere får støtte i alle livsfaser.
